 Nos manicômios judiciários os dias parecem se repetir. Carlos (*nome fictício*) geralmente acorda cedo. Ele sabe que entre 8h e 8h30min, precisa estar na fila para pegar seus remédios. Próximo ao meio dia, o almoço é servido. Depois desses compromissos, ele pode tomar banho, descansar, passear no pátio ou fazer outras atividades na hora que deseja. À noite, geralmente se reúne com os colegas para jogar cartas. Essa é a rotina de Carlos e de algumas das outras 193 pessoas que vivem no Instituto Psiquiátrico Forense (IPF), em Porto Alegre.
Nos manicômios judiciários os dias parecem se repetir. Carlos (*nome fictício*) geralmente acorda cedo. Ele sabe que entre 8h e 8h30min, precisa estar na fila para pegar seus remédios. Próximo ao meio dia, o almoço é servido. Depois desses compromissos, ele pode tomar banho, descansar, passear no pátio ou fazer outras atividades na hora que deseja. À noite, geralmente se reúne com os colegas para jogar cartas. Essa é a rotina de Carlos e de algumas das outras 193 pessoas que vivem no Instituto Psiquiátrico Forense (IPF), em Porto Alegre.
Mas nem todo dia é de paz. Alguns destes pacientes, com doenças ou transtornos mentais, ainda têm surtos, dificuldades e precisam de atenção psiquiátrica profissional. Amparo que, nem sempre, os três médicos que atuam no local conseguem dar conta pela sobrecarga de atividades. Agora, imagine estes mesmos indivíduos, com as mesmas necessidades, sem os cuidados de ninguém.
A situação pode se tornar real até maio de 2024. Este é o prazo que o Conselho Nacional de Justiça (CNJ) determinou para a interdição total e o fechamento dos Hospitais de Custódia e Tratamento Psiquiátrico em todo o país. A determinação põe fim ao sistema de internação manicomial. A problemática é: não há um planejamento efetivo de para onde vão as pessoas que ainda precisam de tratamento e estão no IPF, único manicômio ainda ativo no Rio Grande do Sul.
Dados nacionais e estaduais
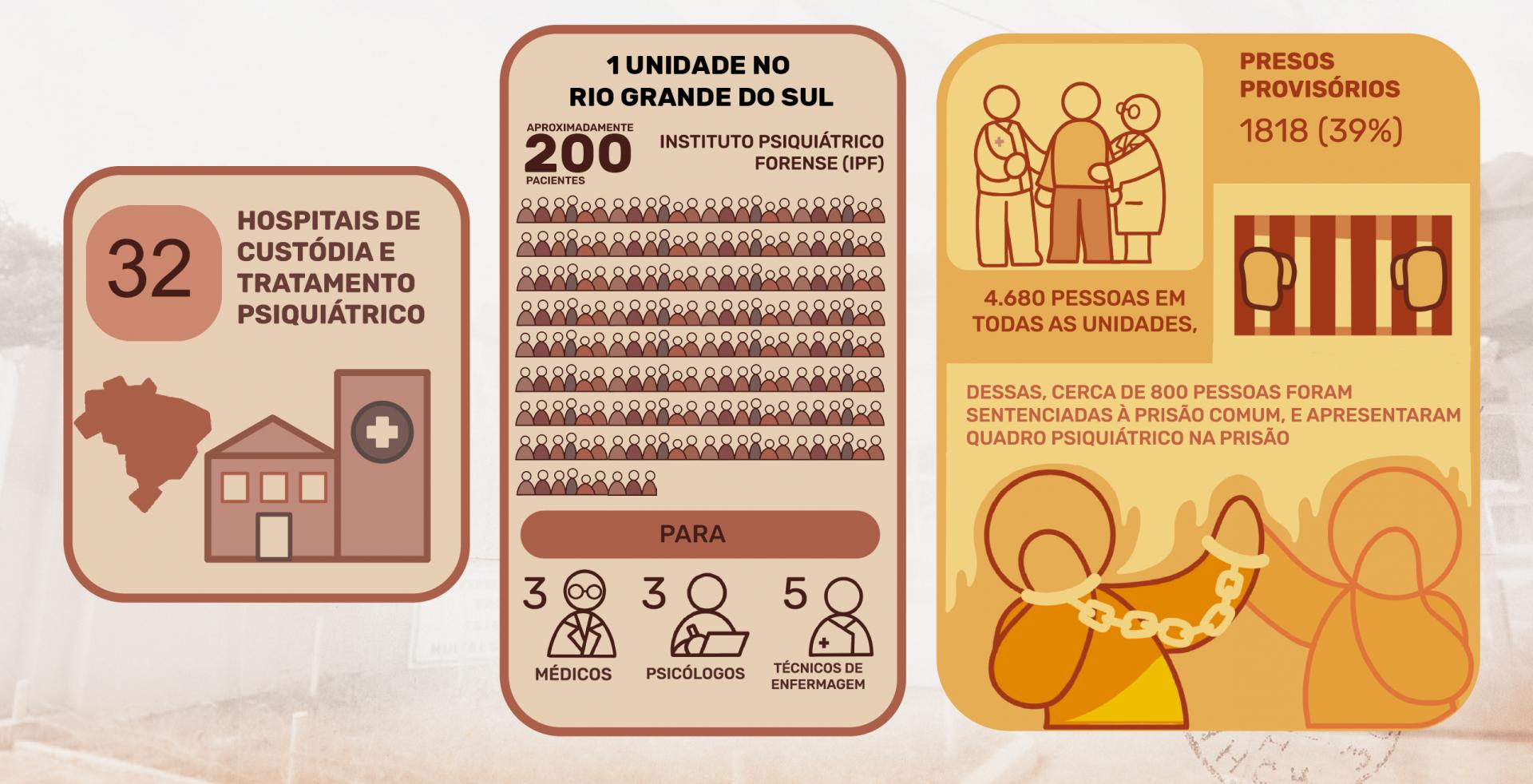
Desde de setembro de 2023, médicos realizam a perícia de cessação de periculosidade dos pacientes que atualmente estão no IPF, ou seja, uma avaliação da evolução do tratamento de saúde mental, para que possam ser desinternados. Nessa decisão, a maioria dos pacientes encontram uma oportunidade de recomeçar a vida fora dos campos do estado. Mas, um desafio também é imposto ao poder público: entender para onde vão os pacientes que ainda precisam de tratamento ou que não têm subsídio familiar fora dos muros do IPF. O judiciário ainda não tem essa resposta.
“Um dos pacientes está com a desinternação desde 2013. A medida de segurança já foi extinta. Só que ele não tem para onde ir. Ele requer cuidados, tem que fazer um tratamento. O IPF é a única alternativa que tenho para ele. Já houve ação judicial contra o Estado, município, para que comprassem vaga em residencial terapêutico. Até hoje a ação não foi cumprida”, exemplifica Alexandre Pacheco, juiz da Vara de Execução de Penas e Medidas Alternativas da Comarca de Porto Alegre (VEPMA), que toda sexta-feira vai até o local e conversa com os pacientes sobre suas situações.
O juiz explica que o Instituto segue ativo no estado, mas com menos investimento público do que precisaria. Com isso, estruturas antigas e falta de profissionais dificultam a residência dos pacientes antes mesmo do prazo determinado pelo CNJ. “São três médicos (clínico e peritos) que trabalham apenas no turno da manhã. Se o paciente tem um surto agora de tarde, só vai ser atendido amanhã de manhã”, revela.
Além da defasagem de médicos, não há uma equipe multidisciplinar, como neurologistas, educadores físicos e terapeutas educacionais. Atualmente, três psicólogos e assistentes sociais trabalham no local. Para os cuidados de higiene, cinco enfermeiros e técnicos assistem aos pacientes.

Por conta da falta de estrutura adequada, antes da resolução do CNJ, o Poder Judiciário do Rio Grande do Sul já havia determinado uma ampliação da interdição do IPF. Desde junho de 2023, não entram novos pacientes no local.
Rotina no IPF
Lei da Reforma Psiquiátrica
A resolução do CNJ cria novos amparos para o cumprimento do que foi ordenado na Lei 10.216, de 2001. Conhecida como Lei da Reforma Psiquiátrica, ela transformou a discussão sobre o funcionamento dos manicômios no campo jurídico e determinou o fechamento gradual dos institutos manicomiais no Brasil.

“Significou retirar as pessoas de estabelecimentos de privação de liberdade e encaminhá-las para a rede de saúde pública. Trata-se de uma mudança de compreensão com as pessoas em medida de segurança. Elas são sujeitos que exigem assistência social e de saúde, e não de privação de liberdade, afastamento de pessoas e subtração de direito”, comenta a professora da Universidade Federal de Santa Maria, Fernanda Martins, doutora em Ciências Criminais.
Além disso, a lei reconhece a ineficácia de uma internação vitalícia. Desde 2001, o prazo máximo para cumprimento da medida de segurança é equivalente ao descrito na lei para o crime. Por exemplo, se o delito cometido foi um furto qualificado (pena máxima de oito anos), o paciente permanece na instituição da medida em até oito anos. Depois, não precisa mais da intervenção estatal. A liberação não significa uma cura da condição, mas que o sujeito não precisa mais do Estado acompanhando seu tratamento.

A reforma foi proposta em 1989. Mas o movimento que lutava pelos direitos das pessoas em manicômios, chamado de Luta Antimanicomial, teve início décadas antes.
Sandra Maria Sales Fagundes, psicanalista e mentaleira do Fórum Gaúcho de Saúde Mental explica que o movimento ganhou força na década de 1970, durante um encontro de trabalhadores de saúde mental realizado em Bauru (SP) que discutiu mudanças para o sistema psiquiátrico brasileiro. A inclusão de uma equipe multiprofissional foi uma das pautas importantes nesse progresso. “É preciso pensar que existe uma experiência sobre a doença e não somente um diagnóstico – precisa de muita escuta e respeito à construção do sujeito”, conta a profissional.
Mesmo após a Reforma Psiquiátrica, a luta antimanicomial segue ativa e protagonizada por profissionais de saúde e usuários do sistema psiquiátrico brasileiro. Sandra Fagundes argumenta que a divulgação do movimento não deve parar, mesmo com a ordenação formal de fechamento dos manicômios: “A lei não é o objetivo último. E todos nós sabemos que a lei pode ser morta, um papel morto. Porque ela precisa propor vida e ser aplicada. A luta pela destitucionalização do sofrimento e pelo cuidado e amparo na cidade é viva.”
O dia 18 de maio foi definido como Dia Nacional da Luta Antimanicomial e oportuniza que as entidades sociais reforcem o movimento. As atividades, como as promovidas pelo Fórum Gaúcho de Saúde Mental, são uma forma de manter na memória da população as violações vividas pelos pacientes e para garantir que não se repitam.
É importante reforçar que a luta não é contra os profissionais que ocupam posições dentro dos manicômios restantes. É imprescindível que médicos e enfermeiros éticos estejam nestes locais e inviabilizem, cada vez mais, o antigo método de desrespeito que se desenvolveu dentro das instituições ao longo da história.
Manicômios no passado: uma marca da falha humana
Geralmente marcados por isolamento do paciente do meio familiar e social, aprisionamento sem prazo e baixa preocupação com a individualização dos tratamentos, os manicômios violavam os direitos humanos e não eram eficazes no exercício da sua função. O método manicomial não estava atrelado necessariamente a um tipo de instituição. Também estava presente em hospitais psiquiátricos que não tinham entrada judicial.
População pobre, ex-escravizados, migrantes e mulheres costumavam ser o perfil desses locais, conforme explica Sandra Fagundes. “Eram recolhidas pessoas que não tinham onde morar e por isso entravam em crise psíquica. Por exemplo, escravos que migravam para as cidades, estrangeiros que não conseguiam se comunicar e mulheres que saiam dos padrões definidos pela sociedade.”
Em meados dos anos 1980 e 1990, “ser louco” serviu como justificativa para anular esses indivíduos da sociedade e não oferecer espaço para tratamento. A psicanalista afirma que, nessa época, a maioria dos diagnósticos ainda não existia e diferentes doenças e transtornos mentais eram tratados da mesma forma.
“Medicamentos eram um método para conter as pessoas e não para entendê-las. O louco funcionou como um sugador e exterminador da subjetividade”. Sandra Fagundes conclui que vê esses procedimentos como uma forma de pôr a doença entre parênteses e impedir que os pacientes se reintegrarem na sociedade.
O termo “descaso” resume a experiência de Solange Gonçalves Luciano no Hospital Psiquiátrico São Pedro (HPSP), em Porto Alegre. A mulher de 54 anos foi internada três vezes. Após passagens por instituições psiquiátricas e hospitalares, ela não recorda o ano e nem quanto tempo ficou no local em cada internação. Na primeira vez, com 20 e poucos anos, acordou no local sem saber como havia chegado.
Embora a missão da instituição seja divulgada como a de “cuidar do doente mental e a de formar recursos humanos para esta finalidade”, Solange guarda traumas do período em que viveu lá “Eu tenho uma arte que acho muito significativa, onde eu estou no São Pedro de pernas pra cima numa maca contida e sendo medicada. Escrevi a frase ‘Nos ajude a tratar todo e qualquer lugar no qual nos tratamos’”.
Em 2010, uma amiga da área da saúde que atuava no Fórum Gaúcho de Saúde Mental conseguiu tirá-la de lá. Hoje, com memórias de aflição, é militante da luta antimanicomial e se denomina uma ‘sobrevivente dos escombros manicomiais’. Solange encontrou na arte uma forma de compartilhar sua história e seguir na conscientização do tema para novas gerações.
A Oficina de Criatividade, um espaço de reabilitação psicossocial do SUS, que acontece na antiga estrutura do HPSP (hoje com área de internação desativada), proporciona o desenvolvimento de habilidades artísticas, como música, desenho e fotografia de Solange, que até pouco tempo atrás não a permitiam descobrir.
Durante a conversa, a sobrevivente contou a paixão pelo desenho que descobriu em 2014 e compartilhou uma música autoral com a reportagem da Agência de Notícias. Na letra, ela conta das suas vivências enquanto paciente da instituição. Escute abaixo um trecho:
Solange também destacou que mesmo nas dificuldades vividas, encontrou muitos profissionais no caminho que a ajudaram a não perder a esperança. “Tem muitos bons… 90% maltratam, mas também aqueles 10% que se tu consegue chegar perto, te acolhem e te ouvem… faz a diferença. Eu costumo dizer que são as ‘mãos azuis’ que quebram as regras da instituição manicomial e conseguem nos alcançar.”
Texto: Paula Appolinario e Thais Immig, estudantes de jornalismo
Edição: Luciane Treulieb e Mariana Henriques, jornalistas
Fotos: Guilherme Machado, estudante de Relações Públicas
lustrações: Lucas Zanella, estudante de desenho industrial e Daniel Michelon De Carli, designer








